クオリティインディケーター
医療の質を改善する為の一つのツールとして、クオリティインディケーター(Quality Indicator)という指標が有ります。私たちの聖マリア病院も、2011年度から本格的に取り組み、診療各科の色々な領域に項目を設け、表示できるまでに至りました。基本的には、病院背景の違う他施設との比較を行うものでは無く、自施設の経時あるいは経年比較を行う事により、自分たちの医療の質を確認し、改善を加えることにより、医療の質を担保するシステムです。
今後は、必要な項目を増やしつつ、常に改善を図って診療の質を高めていきたいと考えています。
項目名に「※」のある項目は当院独自の項目、マークなしは日本病院会QIプロジェクトの項目です。
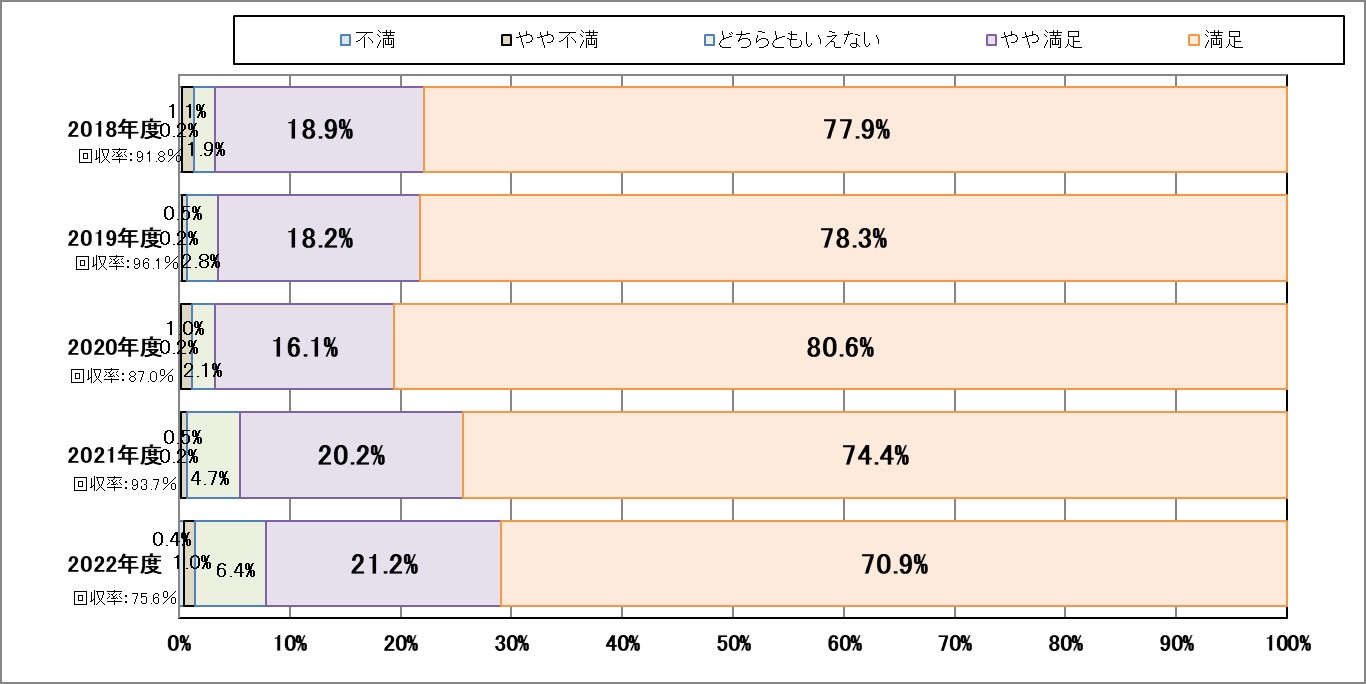
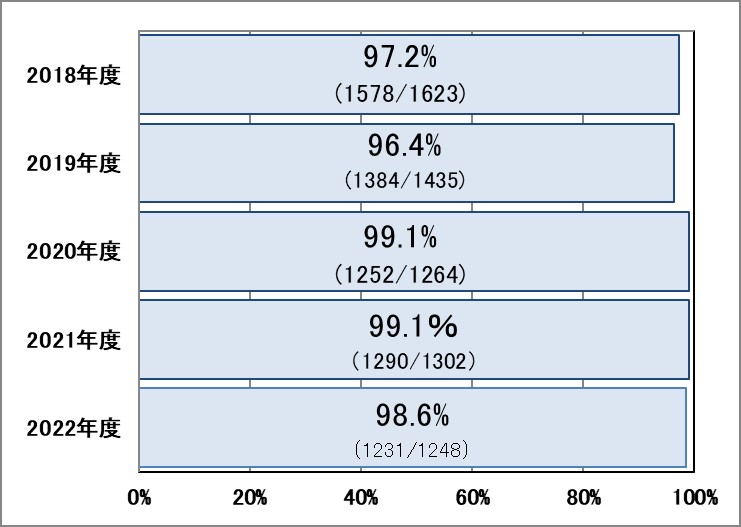
Ⅰ-1:患者満足度(外来患者・入院患者)
指標意義
当院が提供する医療サービスに対して、患者さんがどのように感じているかを把握し、その結果を反映していくことで、医療サービスの一層の充実を図るために実施しています。
- 分母:アンケートに回答した外来(入院)患者数
- 分子:回答した外来(入院)患者数
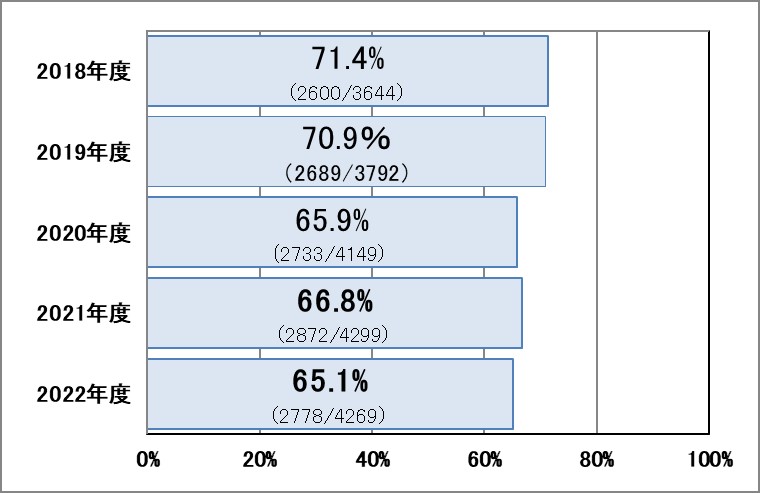
▽外来患者
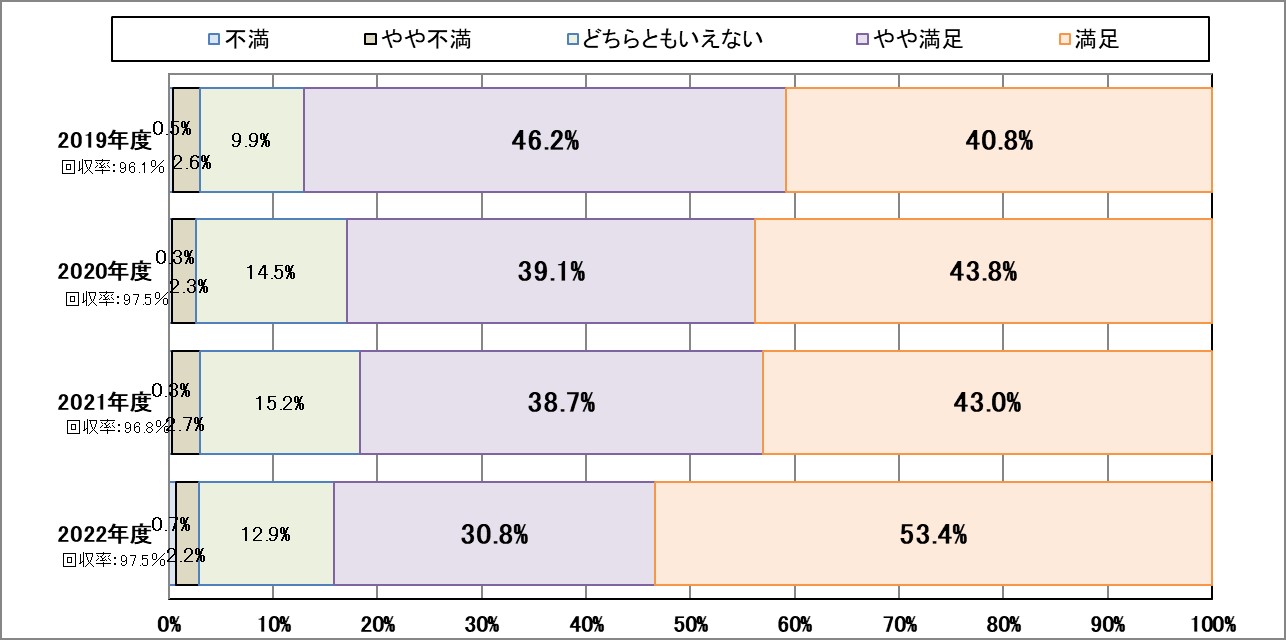
▽入院患者
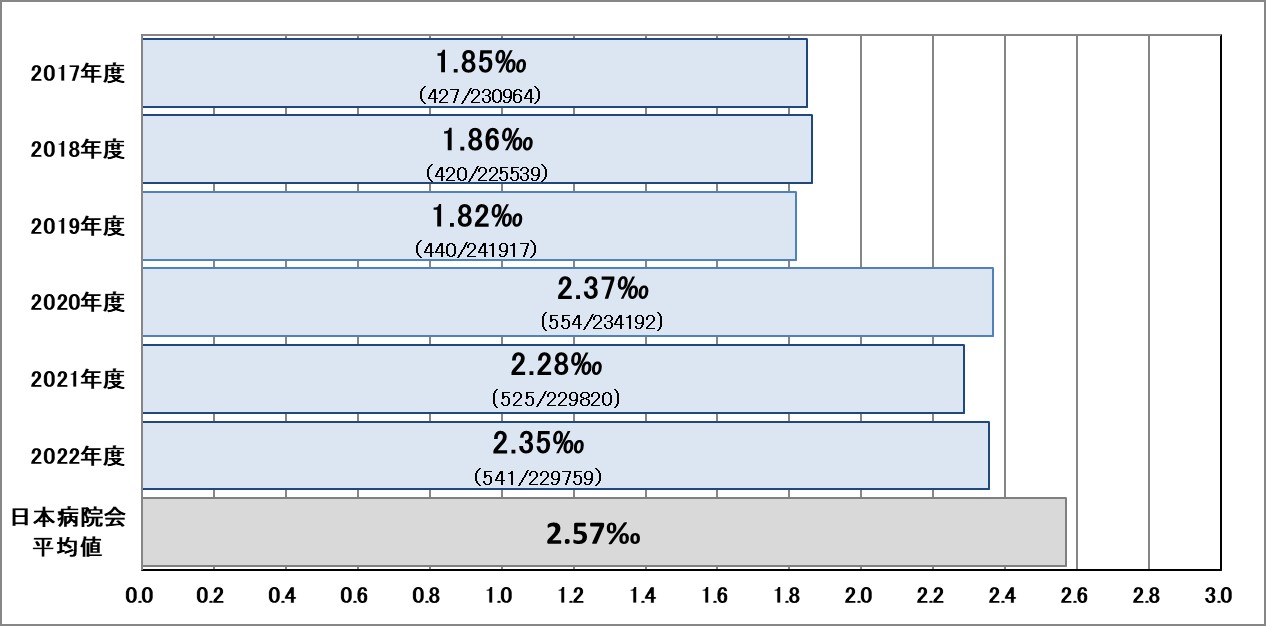
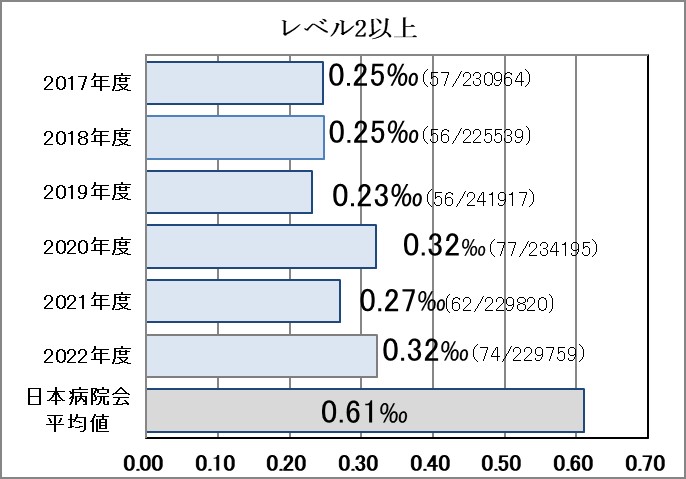
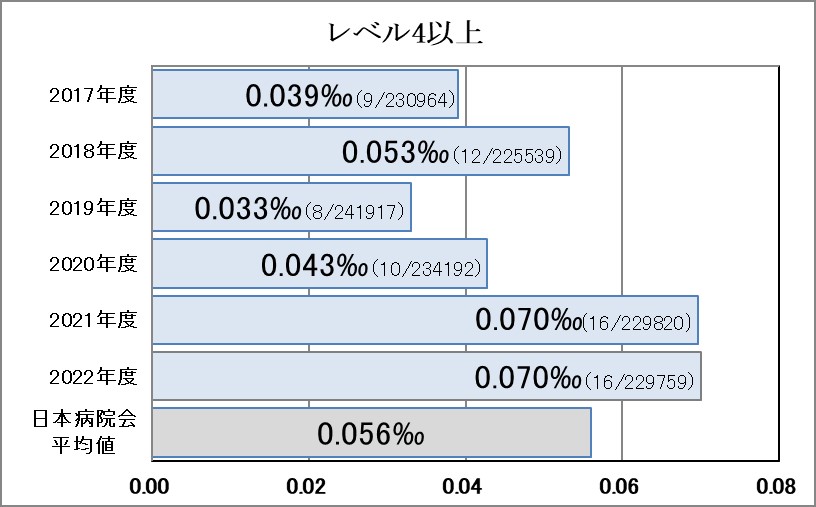
Ⅰ-2:入院患者の転倒・転落率(発生率・損傷率(レベル2以上・レベル4以上))
指標意義
入院中の患者の転倒やベッドからの転落は少なくありません。原因としては、入院という環境の変化によるものや疾患そのもの、治療・手術などによる身体的なものなどさまざまなものがあります。転倒・転落による傷害発生事例の件数は少なくても、それより多く発生している傷害に至らなかった事例もあわせて報告して発生件数を追跡するとともに、それらの事例を分析することで、より転倒・転落発生要因を特定しやすくなります。こうした事例分析から導かれた予防策を実施して転倒・転落発生リスクを低減していく取り組みが、転倒による傷害予防につながります。
- 分母:入院患者の延べ人数
- 分子:入院患者の転倒・転落発生件数
▽発生率
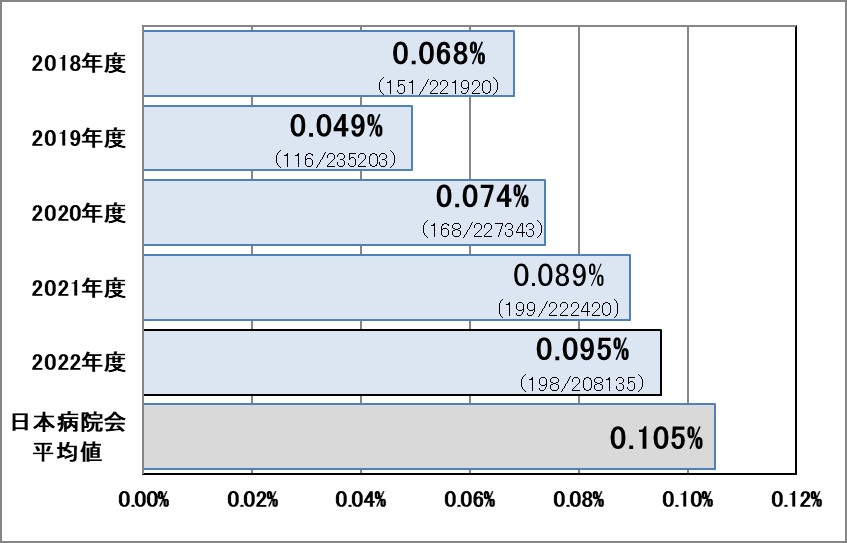
Ⅰ-3:褥瘡発生率
指標意義
褥瘡は、看護ケアの質評価の重要な指標の1つとなっています。褥瘡は患者の生活の質(QOL)の低下をきたすとともに、感染を引き起こすなど治癒が長期に及ぶことによって、結果的に在院日数の長期化や医療費の増大にもつながります。そのため、褥瘡予防対策は、提供する医療の重要な項目の 1 つとして捉えられています。
- 分母:入院患者の在院延べ日数
- 分子:真皮(d2)以上の新規褥瘡発生患者数
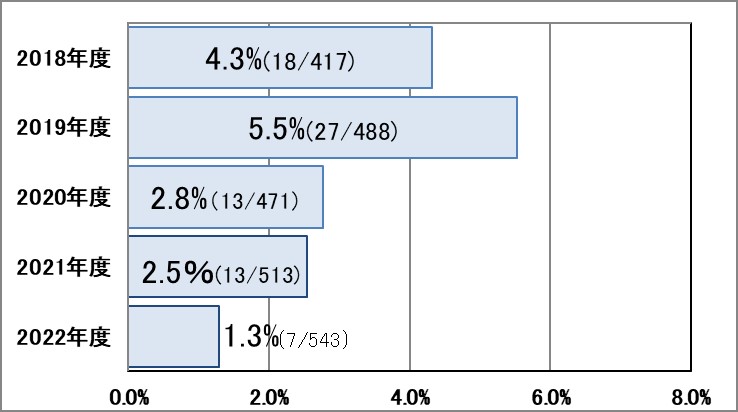
Ⅰ-4:解剖率※
指標意義
病理解剖の主な目的は、死因や病気の成り立ち、病態を解明することにあり、解剖結果はその後の診療に役立つため、医療の質を反映しているといえます。
- 分母:死亡退院患者数
- 分子:病理解剖数
- 除外:緩和ケアおよび救急患者として受け入れた患者が、処置室、手術室等において死亡した場合は除く
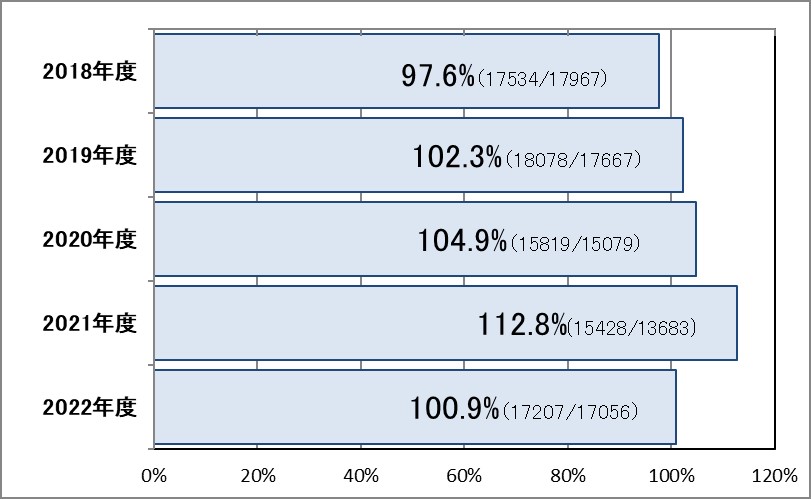
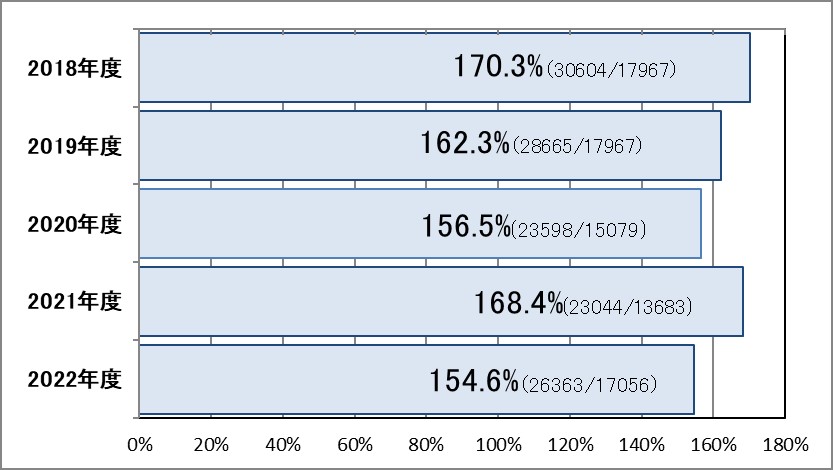
Ⅰ-5:紹介率・逆紹介率
指標意義
現在の医療システムでは、個別の病院で医療を完結することは不可能な時代となりました。そこで、地域内で完結した医療を提供する必要があり、それぞれの医療機関が適切な役割分担と連携を図っていくことが大切です。地域医療支援病院とは、かかりつけ医を支援し、専門外来や入院、救急医療など地域医療の中核を担う体制を整えた病院のことをいいます。
- 分母:初診患者数-(休日・夜間の初診救急患者数-休日・夜間の初診救急入院患者数)
- 分子:紹介初診患者数+(初診緊急入院患者数-初診緊急入院患者のうち紹介患者数)
- 分子:逆紹介患者数
▽紹介率
▽逆紹介率
Ⅰ-6:職員におけるインフルエンザワクチン予防接種率
指標意義
医療機関を受診する患者は、免疫力が低下していることが多く、病院職員からの感染を防止する必要があります。接種率が高い場合には、院内感染防止対策に積極的に取り組んでいると評価できます。
- 分母:職員数
- 分子:インフルエンザワクチンを予防接種した職員数
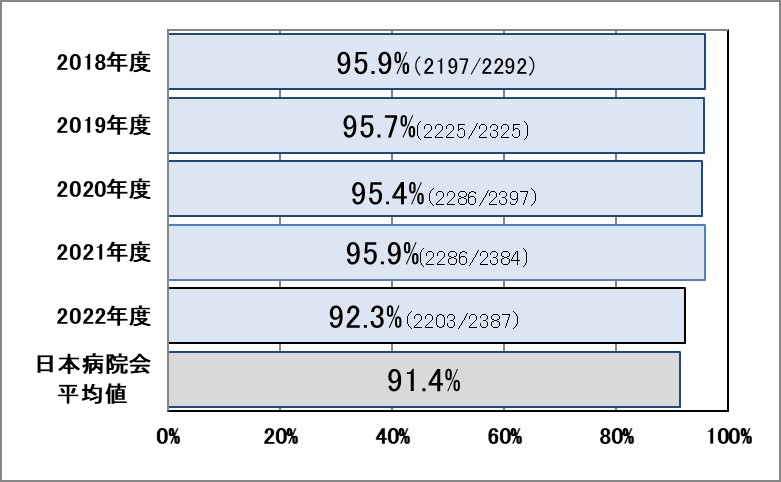
Ⅰ-7a:100床当たりのインシデント・アクシデント発生件数
指標意義
身体への侵襲を伴う医療行為は常にインシデント・アクシデントが発生する危険があります。その発生をできる限り防ぐことは医療安全の基本です。仮にインシデント・アクシデントが生じてしまった場合、原因を調査し、防止策をとることが求められます。そのためにはインシデント・アクシデントをきちんと報告することが必要です。
- 分母:許可病床数
- 分子:インシデント・アクシデント発生件数×100
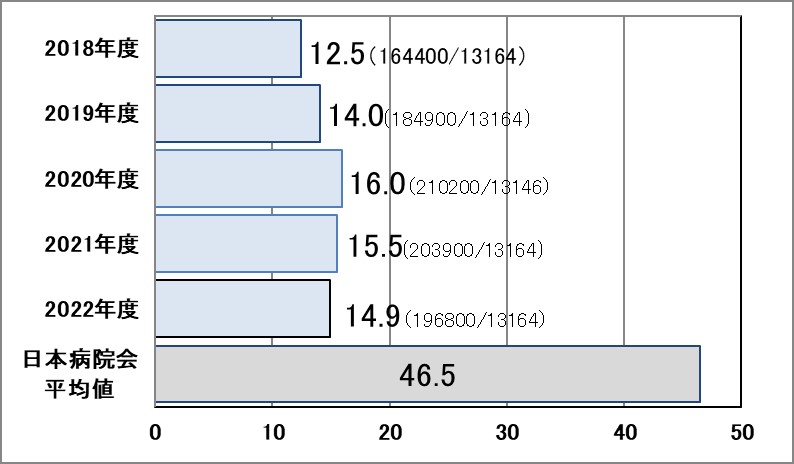
Ⅰ-7b:全報告中医師による報告の占める割合
指標意義
インシデント・アクシデントの報告は、一般に医師からは少ないことが知られており、この値が高いことは医師の医療安全意識が高い組織の可能性があります。
- 分母:インシデント・アクシデント報告総件数
- 分子:医師が提出したインシデント・アクシデント報告総件数
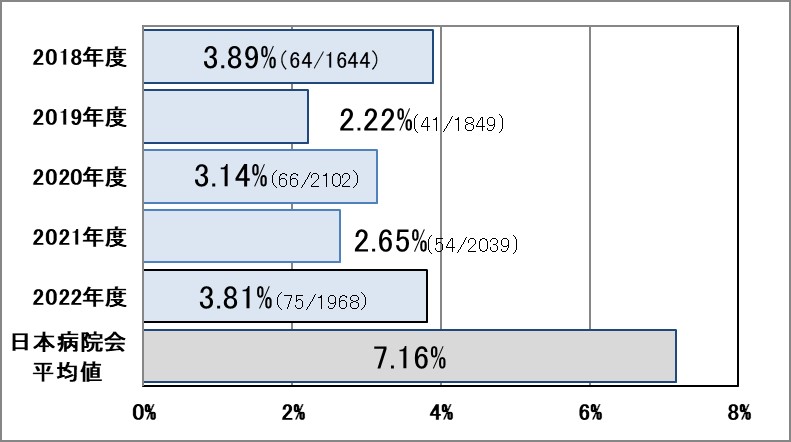
項目名に「※」のある項目は当院独自の項目、マークなしは日本病院会QIプロジェクトの項目です。
Ⅱ-1:救急外来受診から入院まで4時間以内の割合※
指標意義
救急外来受診後、入院までに要した時間には、診察までの待ち時間に加え、ある程度の診断がついて診療方針が決定されるまでの時間であり、各部門の連携の緊密さ・迅速性を表しています。
- 分母:救急外来を受診して入院となった患者数
- 分子:救急外来受診受付から入院までの所要時間が4時間以内の患者数
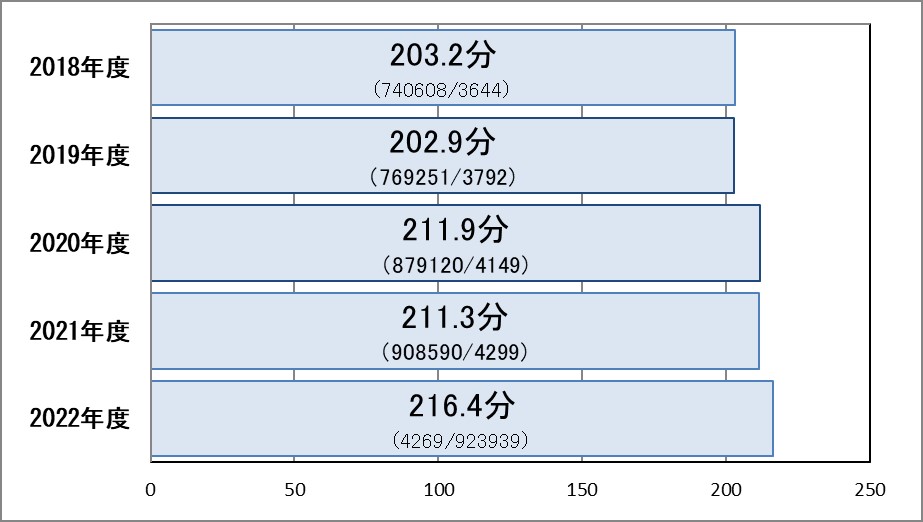
Ⅱ-2:入院患者におけるER滞在時間※
指標意義
救急外来受診後、入院までに要した時間には、診察までの待ち時間に加え、ある程度の診断がついて診療方針が決定されるまでの時間であり、各部門の連携の緊密さ・迅速性を表しています。
- 分母:救急外来を受診して直接入院となった患者数
- 分子:救急外来受診受付から入院までの所要時間
Ⅱ-3:救急外来から直接緊急手術になった患者の救急外来受診から手術室搬入までの時間※
指標意義
緊急手術までに要する時間は、来院・受付・診察・インフォームドコンセント・手術室準備・手術室搬入・執刀までの時間です。これらにかかる時間によって病院の救急医療にかかる迅速性を測ることができます。
- 分母:救急外来受診にて手術になった患者数
- 分子:来院受付時間から手術室搬入までの延べ時間

Ⅱ-4:Door to balloon時間(来院からバルーン拡張までの平均時間)90分以内の割合
指標意義
急性心筋梗塞は、発症後可能な限り早期に再灌流させる事が予後の改善に重要です。来院からバルーンやステントを用いたPCIを施行し再灌流するまでを迅速に行うことは、急性心筋梗塞治療の質の高さを知ることが出来ます。
- 分母:急性心筋梗塞で緊急にPCI(経皮的冠動脈形成術)を施行した患者数
- 分子:急性心筋梗塞で病院到着からPCIまでの延べ時間が90以内の患者数
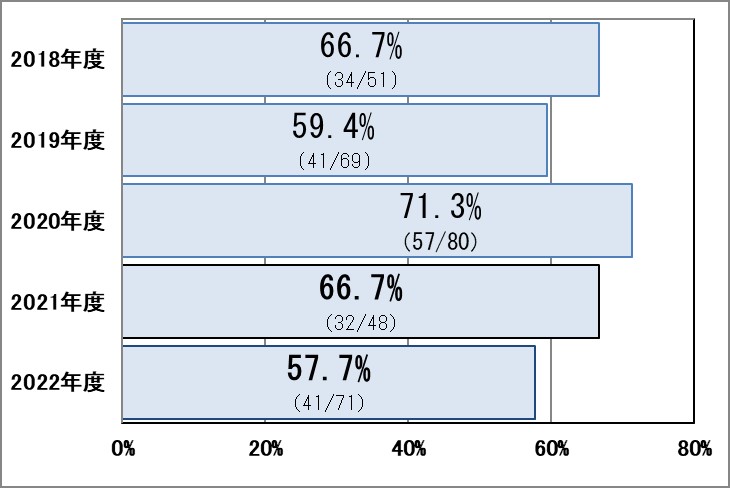
Ⅱ-5:救急車・ホットラインの応需率
指標意義
救急隊からの搬送の要請に対して、どれだけの救急車の受け入れが出来たかを示す指標で、病院の救急診療を評価する指標の一つです。また今後も救急医療体制を整備し、地域医療への貢献を示す指標にもなります。
- 分母:救急車受け入れ要請件数(救急車で来院した患者数および受入拒否患者数)
- 分子:救急車で来院した患者数
項目名に「※」のある項目は当院独自の項目、マークなしは日本病院会QIプロジェクトの項目です。
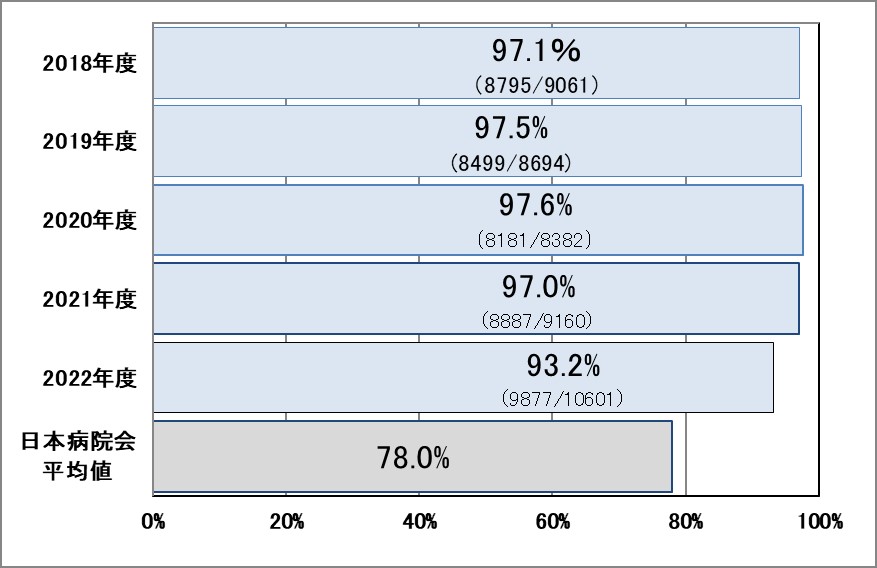
Ⅲ-1:脳卒中患者の退院時処方率(抗血小板薬・スタチン)
指標意義
脳梗塞再発予防には、抗血栓療法と内科的リスク管理が重要です。非心原性脳梗塞(アテローム血栓性脳梗塞、ラクナ梗塞など)や非心原性一過性脳虚血発作(TIA)では、抗血小板薬の投与が推奨されています。また、内科的リスク管理の一つとして、脂質異常症のコントロールが推奨されており、薬剤、特にスタチンを用いた脂質管理は血管炎症の抑制効果も期待できます(脳卒中治療ガイドライン2015)。
- 分母:18歳以上の脳梗塞かTIAの診断で入院した症例数
- 分子:退院時に処方された症例数
▽抗血小板薬

▽スタチン

Ⅲ-2:脳卒中患者のうち第2病日までに抗血栓治療を受けた患者の割合
指標意義
脳梗塞により生じた運動・感覚障害等による安静臥床が長期化すると、筋萎縮・筋力低下、関節拘縮等の症状があらわれる廃用症候群が起こります。廃用症候群を予防し、早期に日常生活を行えるようになって社会復帰が図れるようにするために、十分なリスク管理のもとにできるだけ発症後早期から積極的なリハビリテーションを行うことを強く勧めています
- 分母:脳梗塞かTIAと診断された18歳以上の入院患者数
- 分子:第2病日までに抗血栓療法を施行された患者数
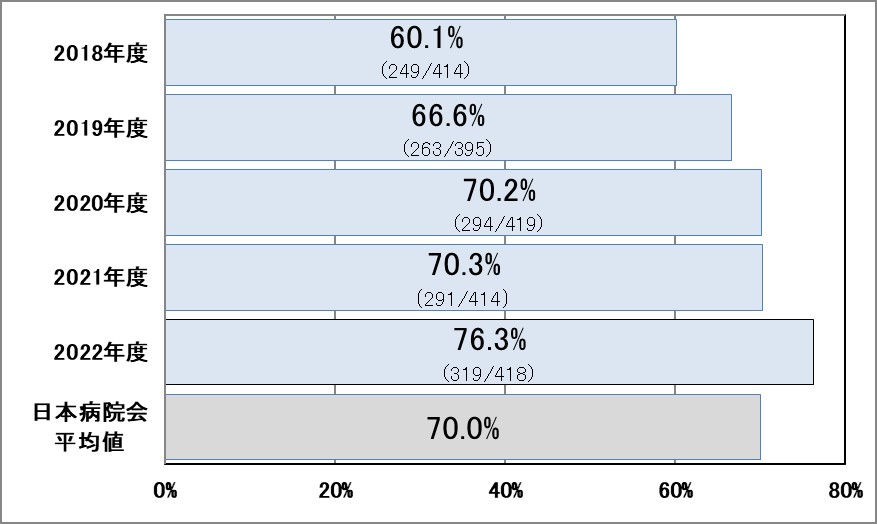
Ⅲ-3:心房細動を診断された脳卒中患者への退院時の抗凝固薬の処方
指標意義
心房細動は、心臓の拍動が乱れ、血液が心臓内に停滞する状態のことです。心房細動は高齢者に多く見られ、心房細動がある人は、ない人に比べて脳梗塞を発症しやすくなります。?また、心房細動が原因で心臓にできる血栓は比較的大きく、それが脳にとぶと、脳の太い血管をふさぎ、脳梗塞(心原性脳塞栓症)が起こり、脳が受けるダメージの範囲は広く、死亡率や寝たきりなどの介護が必要な重度の後遺症が残る可能性が高くなります。原因となる血栓ができないように、弁膜症を伴わない心房細動のある脳梗塞または一過性脳虚血発作患者の再発予防に、血液凝固因子に作用して血栓を防ぐワーファリン等の抗凝固薬を処方することを推奨しています。
- 分母:脳梗塞かTIAと診断され、かつ心房細動と診断された18歳以上の入院患者数
- 分子:退院時に抗凝固薬を処方された患者数
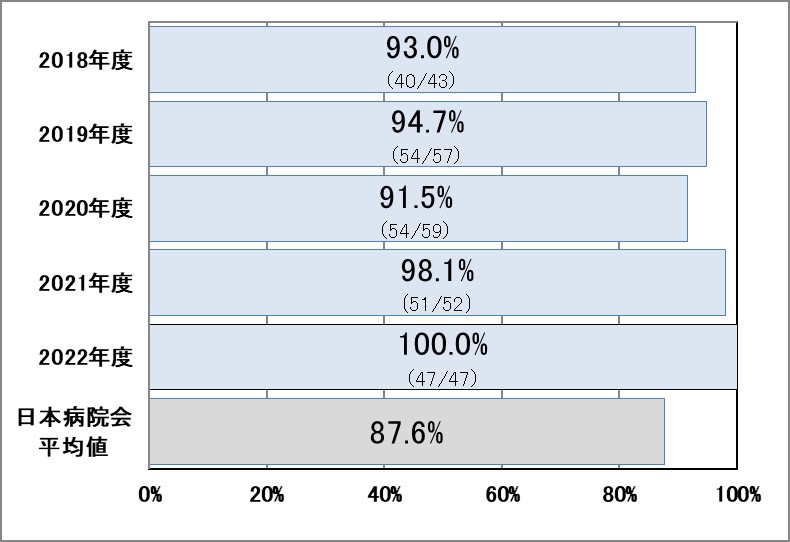
Ⅲ-4:脳卒中患者に対する地域連携パスの使用率
指標意義
急性期脳卒中の治療成績に差が出る要因のひとつはリハビリテーションです。急性期リハビリテーションの有無が社会復帰等、その後の生活に影響を及ぼします。しかし、全ての患者を急性期病院でケアする体制を整えるのは難しく、また、回復期リハビリテーション病院等、リハビリ専門の病院の方が充実したケアを受けられることが考えられるため、地域の病院と連携した診療が求められています。
- 分母:脳卒中で入院した症例
- 分子:「地域連携診療計画加算」を算定した症例
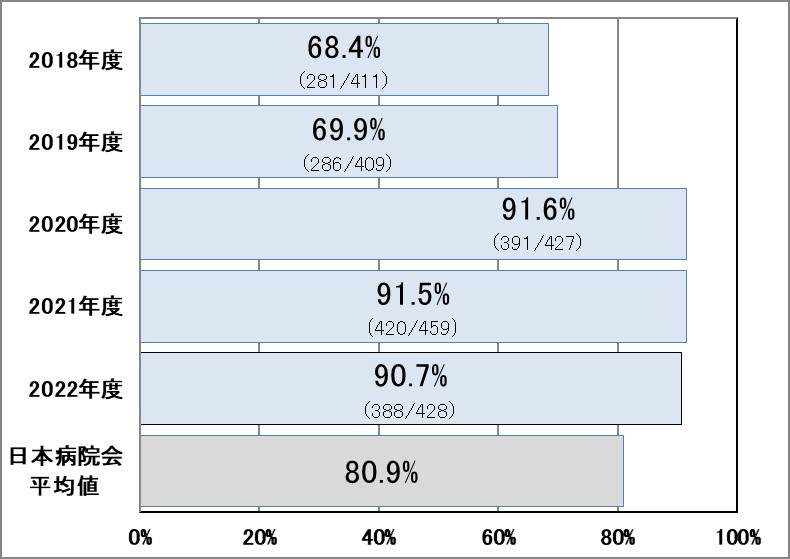
Ⅲ-5:脳梗塞における入院後早期リハビリ実施症例の割合
指標意義
脳梗塞により生じた運動・感覚障害等による安静臥床が長期化すると、筋萎縮・筋力低下、関節拘縮等の症状があらわれる廃用症候群が起こります。廃用症候群を予防し、早期に日常生活を行えるようになって社会復帰が図れるようにするために、十分なリスク管理のもとにできるだけ発症後早期から積極的なリハビリテーションを行うことを強く勧めています。
- 分母:脳卒中で入院した症例
- 分子:入院後早期に脳血管リハビリテーションが行われた症例数
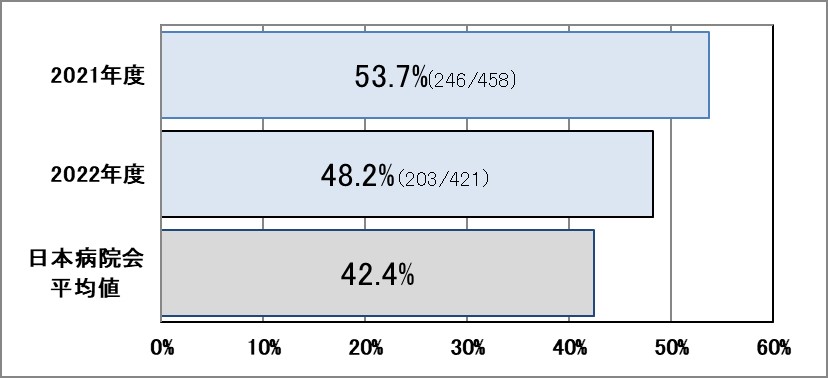
Ⅲ-6:大腿骨頸部骨折患者に対する地域連携パスの使用率
指標意義
大腿骨頚部骨折は、足の付け根の骨折で高齢者に多く転倒などで受傷します。寝たきりになることが多いため、早期に手術し、運動開始、離床を図ります。これまでは、1つの病院で手術とリハビリテーションを行っていましたが、地域の病院が共同で治療計画を立て、それぞれの得意分野を担当する「地域完結型医療」を推進しています。
- 分母:大腿骨頸部骨折で入院し、大腿骨頸部の手術を受けた症例
- 分子:「地域連携診療計画加算」を算定した症例
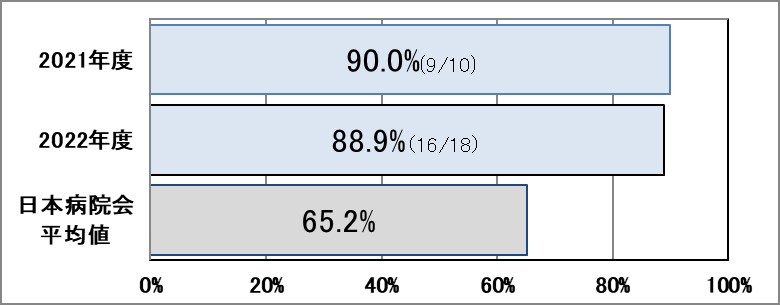
Ⅲ-7:大腿骨頸部骨折の早期手術割合
指標意義
大腿骨頸部骨折は高齢者に好発する骨折であり、機能予後のみならず、生命予後に影響することが知られている。大腿骨頸部骨折は早期に手術を行うことで術後の局所合併症が減少すると言われており、手術は入院後早期に実施されることが推奨されている。
- 分母:大腿頸部骨折で入院し、大腿骨折の手術を受けた症例
- 分子:入院2日以内に手術を受けた患者数
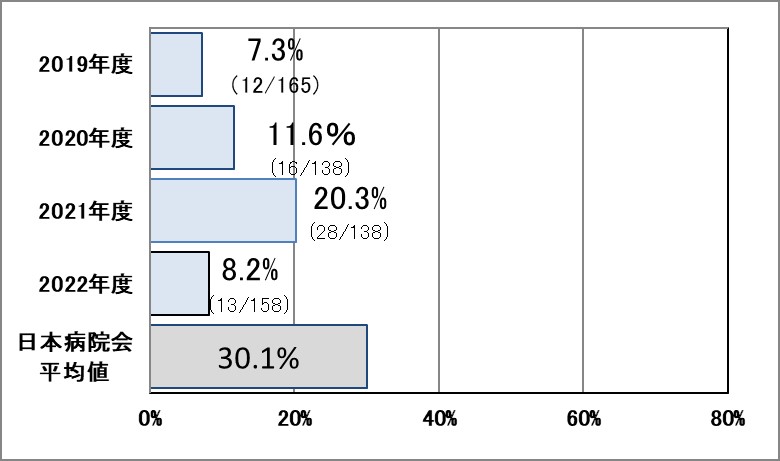
Ⅲ-8:大腿骨転子部骨折の早期手術割合
指標意義
大腿骨頚部・転子部骨折はご高齢の方が受傷することが多く、動けない状態が長いほど筋力は低下し、褥瘡(床ずれ)、肺炎、深部静脈血栓症・肺塞栓症(エコノミークラス症候群)などの合併症を起こしやすくなるため、全身状態が許すならできる限り早期に手術を行い(手術で骨折部を固定することで痛みの軽減が期待されます)、離床、リハビリテーションを始めるべきと考えられています。
- 分母:大腿骨転子部骨折で入院し、大腿骨折の手術を受けた症例
- 分子:入院2日以内に手術を受けた患者数
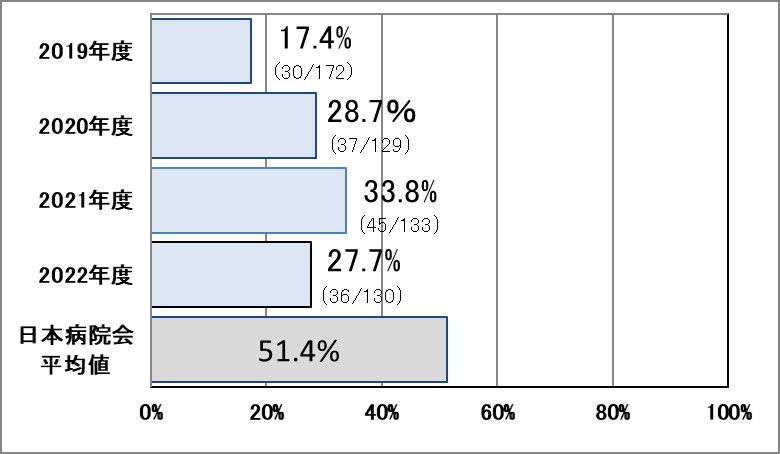
Ⅲ-9:シスプラチンを含むがん薬物療法後の急性期予防的制吐剤の投与
指標意義
がん薬物療法を行う医療者のstate-of-the-art は、最適な治療方針のもとに適切な薬物療法を選択し、安全に、苦痛と後遺症を最小限にしながら、治療強度を維持して最大限の効果を導くことである。がん薬物療法によって発現する悪心・嘔吐は、催吐の機序が解明され、そこに作用する薬剤が開発された現状においても、患者が苦痛と感じる代表的な副作用であるため、これを適切に制御することは重要な意味をもつ。
- 分母:18歳以上の症例で、入院にてシスプラチンを含む化学療法を受けた、実施日数
- 分子:分母の実施日の前日または当日に、5HT 3受容体拮抗薬、NK1受容体拮抗薬およびデキサメタゾンの3剤すべてを併用した数
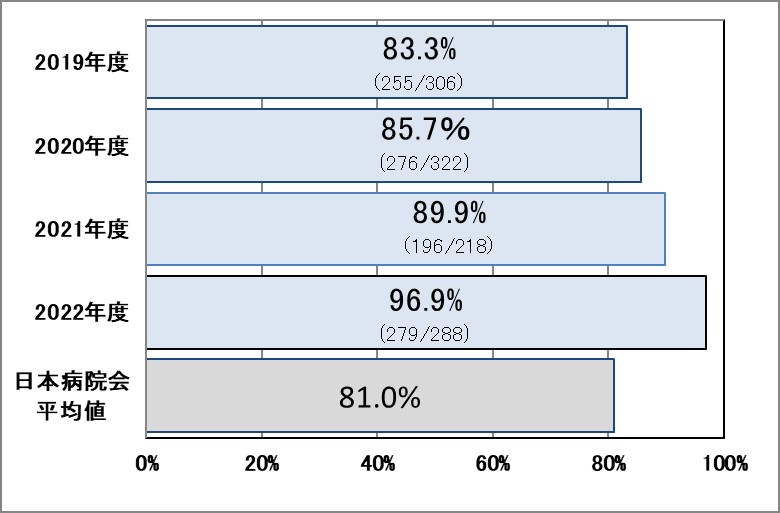
Ⅲ-10:糖尿病・慢性腎臓病を併存症にもつ患者への栄養管理実施割合
指標意義
入院時に提供される食事には、通常食と治療のために減塩や低脂肪などに配慮した特別食があります。糖尿病や慢性腎臓病の方にとっては、食事も重要な治療のひとつです。これらの治療を主な目的として入院した時に特別食が提供されるのは当然ですが、他の疾患で入院した際にも併存症に配慮した特別食が提供されることは医療の質の向上につながります。
- 分母:18歳以上の糖尿病・慢性腎臓病であり、それらへの治療が主目的ではない入院症例の食事
- 分子:特別食加算の算定
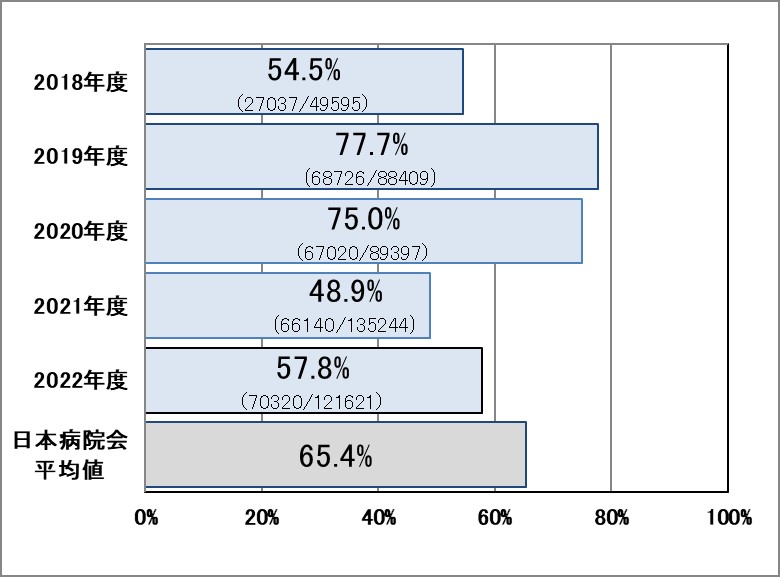
項目名に「※」のある項目は当院独自の項目、マークなしは日本病院会QIプロジェクトの項目です。
Ⅳ-1:広域抗菌薬使用時の血液培養実施率
指標意義
血液培養は菌血症の診断の基本であり、また細菌感染症の重症度判定にも重要です。広域抗菌薬使用は、患者の重症度が高く、多剤耐性菌を考慮した場合の治療選択であり、投与前の採取が望まれます。また、その結果如何では治療選択、期間が大きく異なる場合があり得ます。
- 分母:広域抗菌薬投与を開始した入院患者数
- 分子:投与開始初日に血液培養検査を実施した数
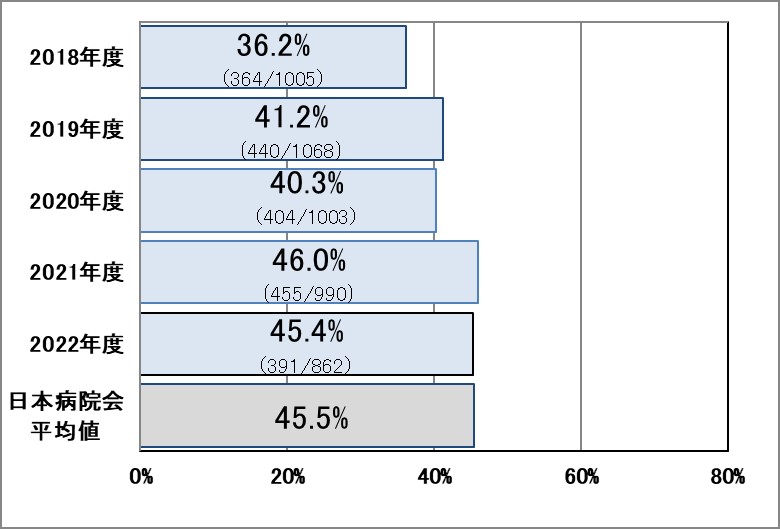
▽使用までの培養実施率

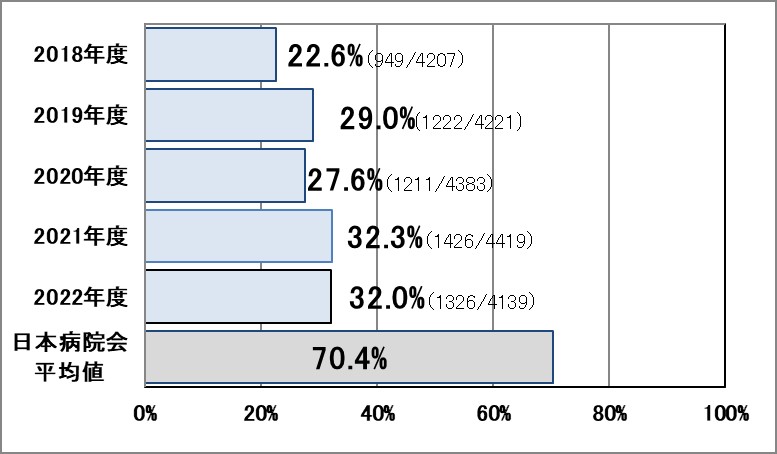
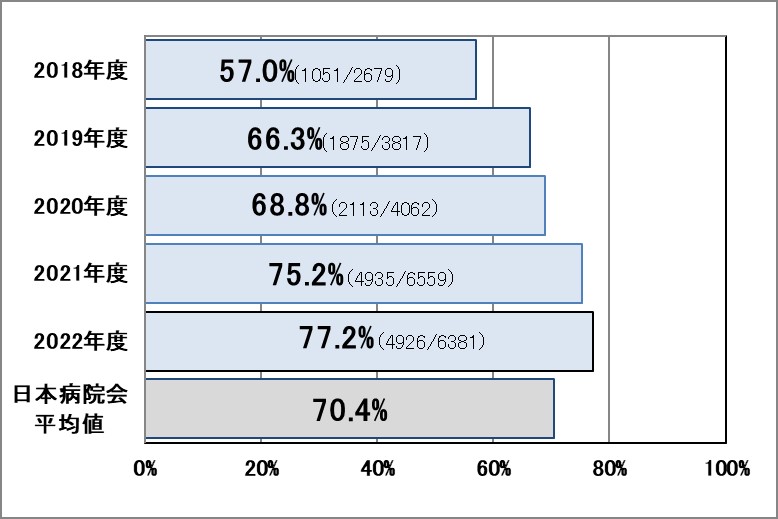
Ⅳ-2:血液培養検査において、同日に2セット以上の実施割合
指標意義
発熱のごく初期で抗菌薬の投与を開始する前に採取するのが最良ですが、すでに抗菌薬投与中の患者の場合は次回投与の直前に採取します。1回の採取で陽性となる確率は低く、24時間以内に2?3回行うと菌検出率が高まります。
- 分母:血液培養のオーダー日数(人日)
- 分子:血液培養のオーダーが1日に2件以上ある日数(人日)
▽日本病院会DPCから算出
▽BactWebから算出
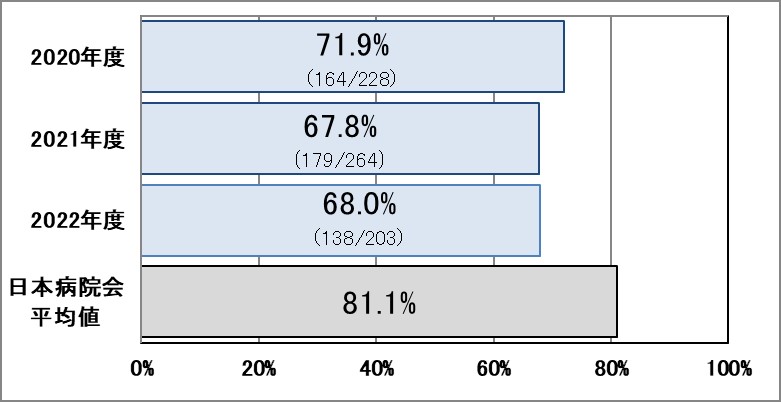
Ⅳ-3:抗MRSA薬投与に対する薬物血中濃度測定割合
指標意義
抗MRSA薬の使用に際し、有効血中濃度の維持、副作用の抑制、耐性化の回避のため、治療薬物モニタリング(TDM)が重要である。
- 分母:TDMを行うべき抗MRSA薬を投与された症例数
- 分子:分母のうち、薬物血中濃度を測定された症例
項目名に「※」のある項目は当院独自の項目、マークなしは日本病院会QIプロジェクトの項目です。
Ⅴ-1:核医学検査終了後、24時間以内の読影レポート提出率※
指標意義
読影レポートの作成率は、病院の質を評価する指標の一つであり、速く、精度良く作成されていることが望まれます。
- 分母:核医学検査実施件数
- 分子:24時間以内に作成された核医学診断レポート件数
項目名に「※」のある項目は当院独自の項目、マークなしは日本病院会QIプロジェクトの項目です。
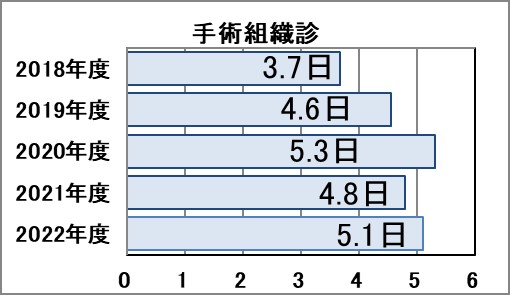
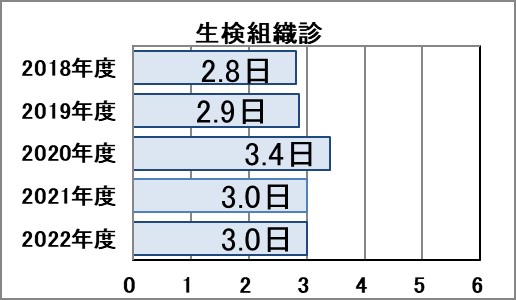
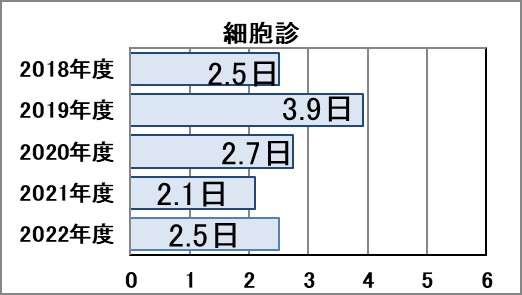
Ⅵ-1:手術組織診・生検組織診・細胞診・内視鏡下手術に要する平均日数(TAT:Turn-around Time)※
指標意義
病理診断は最終診断となることも多く、よい診療を行うためには、正確な病理診断と迅速な報告書作成が求められます。
- 分母:手術組織診・生検組織診・細胞診・内視鏡下手術の診断件数
- 分子:手術組織診・生検組織診・細胞診・内視鏡下手術の報告に要した日数